Себорея: в группе риска младенцы, подростки и те, кому за 40

Хроническое заболевание кожных покровов протекает с периодами ремиссии и обострения. Помимо воспаления и шелушения эпидермиса на голове, лице, груди и спине — там, где находится большое скопление сальных желёз, — пациентов может беспокоить сильный зуд. Врач-дерматовенеролог рассказывает о причинах заболевания и эффективных методах лечения жирной и сухой себореи.
Когда растёт колония грибов
До конца не установлено, что является причиной заболевания. Ясно одно: оно обусловлено изменением функции сальных желёз, нарушением кожного барьера и качеством иммунного ответа кожи. Все это приводит к увеличению роста колоний грибов рода Malassezia spp. на её поверхности и в устьях желёз. Присутствие гриба, а также продуктов его жизнедеятельности и вызывает воспаление.

Существуют и факторы, которые способствуют возникновению заболевания и провоцируют обострения. Они могут быть:
- внешними (экзогенными) — погрешности в уходе за кожей, приём определённых препаратов;
- внутренними (эндогенными) — иммунодефицитные состояния, нарушения в нейроэндокринной регуляции, стрессы, наличие психоэмоционального напряжения.
70 % младенцев, 20 % взрослых
Заболевание встречается у 3–8 % населения. Чаще у представителей европеоидной расы и среди мужчин.
Существует три возрастных пика, в которые себорея проявляется чаще всего:
у младенцев в возрасте от трёх недель до трёх месяцев;
- в период полового созревания с 10 до 18 лет в зависимости от пола и индивидуальных особенностей;
- с 40 до 60 лет, но чаще возникает в старшем возрасте.
У новорождённых это достаточно частая патология. Так называемый «чепчик младенцев» может встречаться у 70 % детей.
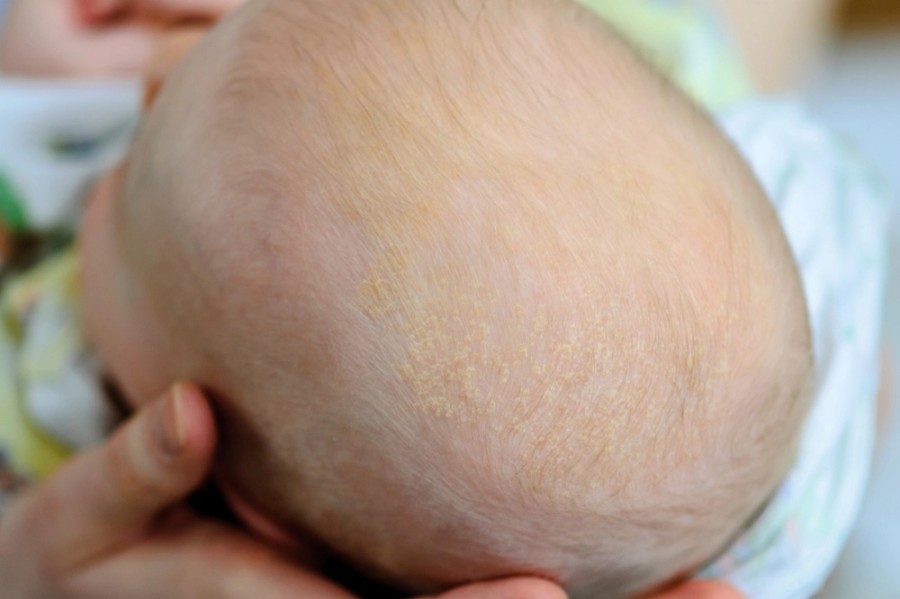
У взрослых распространённость, по разным данным, от 3 до 20 %. Но нужно учитывать, что у 15–20 % пациентов в этом возрасте себорейный дерматит проявляется как перхоть. Заболеваемость возрастает при наличии сопутствующих заболеваний, таких как:
- болезнь Паркинсона;
- иммунодефицитные состояния, ВИЧ;
- алкогольный панкреатит;
- депрессия;
- гепатиты, в том числе С.
Симптомы: высыпания, зуд, перхоть
Клинически себорейный дерматит проявляется зудом и высыпаниями на участках кожи, обильно снабжённых сальными железами:
- волосистой части головы;
- лице;
- верхней части спины;
- области грудины;
- в заушных и других складках;
- слуховом проходе.
Элементы представлены очагами покраснения, папулами, покрытыми жёлтыми корками. Возможны гнойные элементы. При сухой форме себореи появляется перхоть, сухость кожи и шелушение.

Диагноз «себорейный дерматит» поставить несложно, ориентируясь на клинические проявления. В сложных случаях проводят дерматоскопию, осмотр под большим увеличением. Метод помогает врачу увидеть скопление жёлтых чешуек в устьях фолликулов кожи, множественные тонкие ветвящиеся сосуды и сосуды в виде одиночной петли.
Также может потребоваться проведение биопсии кожи, для того чтобы исключить или подтвердить другие кожные заболевания, которые имеют похожие проявления (псориаз, атопический дерматит и розацеа).
Но себорейный дерматит может протекать по-разному, поэтому по международной классификации болезней выделяют несколько форм:
- себорея головы, или «чепчик младенца»;
- себорейный детский дерматит;
- другой себорейный дерматит;
- себорейный дерматит неуточнённый.
Себорея у детей
Как уже было сказано выше, заболевание довольно часто встречается у детей и в лёгких формах является проявлением физиологических особенностей детского организма.
Для «чепчика младенца» или проявлений себореи на лице характерно появление жёлтых чешуек или чешуек-корок, которые покрывают поражённую область. Под корками не наблюдается воспаление и изменение кожи, нет зуда. При смачивании корки легко удаляются без следа.
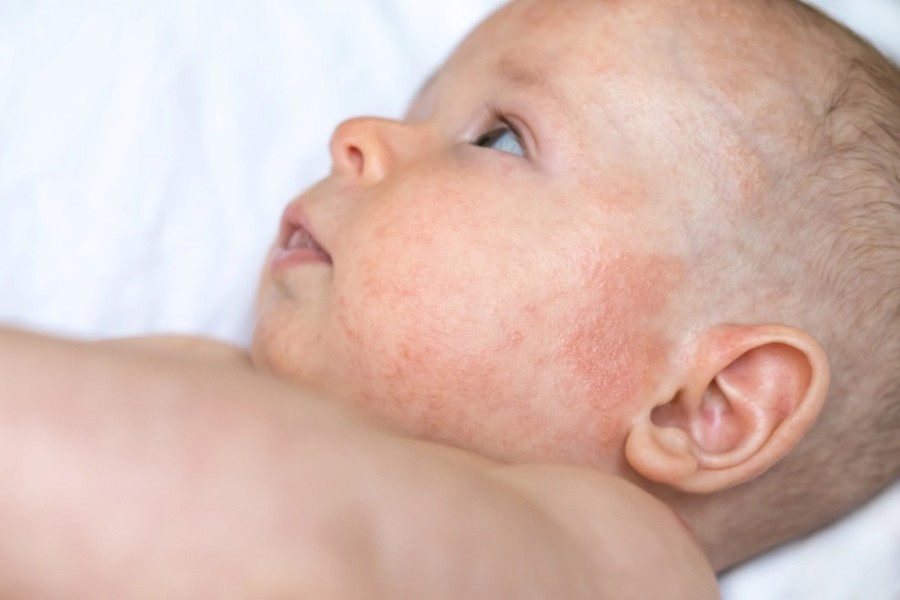
Реже у детей встречается себорейный дерматит туловища. В этом случае заболевание переходит на кожу туловища, складки, брови и заушную область. Этот вид сопровождается интенсивным зудом, очагами покраснения и трещинами. Мелкие поражения сливаются в крупные, образуются отсевы по периферии очагов.
Тяжёлой формой себорейного дерматита у детей в возрасте до одного месяца является болезнь Лейнера — Муссу. Это состояние связано с врождённым дефектом комплекса защитных белков, который приводит к нарушению иммунитета. Признаками заболевания являются:
- генерализованная сыпь, покрывающая большую часть тела с шелушением;
- диарея;
- гипохромная анемия.
Болезнь Лейнера — Муссу сопровождается повышением температуры, увеличением лимфатических узлов и общим недомоганием. Может присоединиться и вторичная инфекция. При этой форме требуется госпитализация и качественная диагностика.
Себорея у взрослых
Как и у детей, себорея у взрослых может поражать разные участки тела. Для каждой формы существуют свои отличительные признаки.
Себорейный дерматит волосистой части головы. Может быть как лёгкой степени с шелушением, перхотью и незначительным зудом, так и тяжёлой степени с выраженными папулами, серозными и гнойными чешуе-корками и сильным зудом, который захватывает всю кожу головы.

Себорейный дерматит лица. Внешний вид очагов поражения может быть разным: от шелушения до покраснения. Их покрывают жёлтые корки, которые располагаются симметрично в области лба, носа, носогубных и заушных складок. Дерматит может затрагивать брови и ресничный край века. У мужчин часто поражается зона роста бороды и усов. Поражённые участки нередко зудят.
Себорейный дерматит туловища. Поражает обычно межлопаточную зону, область грудины, подмышечные, паховые и другие складки. На них появляются пятна и бляшки с чёткими контурами с покраснением и гладкой поверхностью. Они покрыты жёлтыми корками. По периферии очагов поражения часто видны мелкие папулы-отсевы. В складках бывает отёк, трещины и мокнутие.
Генерализованная форма себорейного дерматита характеризуется вовлечением в процесс больших зон кожи в виде эритродермии.
Жирная и сухая себорея: в чём отличие?
По степени функции сальных желёз выделяют сухую и жирную себорею.
При сухой себорее себоциты вырабатывают очень мало секрета и заболевание проявляется сухостью кожи и волос, сухой перхотью, а также сопутствующими высыпаниями и зудом.

При жирной себорее наблюдается гиперфункция сальных желёз, она может протекать в жидком, густом и смешанном виде:
- при жидкой форме секрет желёз имеет текучую консистенцию, свободно вытекает из устьев фолликулов, которые становятся расширенными, выглядят как «апельсиновая корка», и не скапливается в них. При этом кожа и волосы имеют лоснящийся вид, быстро становятся жирными и начинают блестеть после мытья;
- при густой форме секрет желёз имеет более плотную консистенцию, скапливается внутри сальных желёз, растягивает их, вызывая образование уплотнений, комедонов, милиумов, атером. При этом блеск может быть не выражен. Часто такая форма сочетается с акне;
- при смешанной форме очаги густой себореи могут локализоваться в Т-зоне лица (лоб, нос, подбородок), а на других может проявляться жидкая форма себореи.
Как лечить себорейный дерматит?
Учитывая достаточную распространённость данного заболевания в популяции и тенденцию к дальнейшему росту заболеваемости, важно определиться с эффективными методами его лечения и профилактики. Выбор метода лечения зависит от формы и степени тяжести патологии.

При себорее поражаются участки кожи, обильно покрытые волосами, поэтому важно наличие лекарственных форм, которые комфортно использовать на них. Поэтому обычно для лечения себореи назначают шампуни, лосьоны, пенки и спреи. Лечение может назначить только врач после проведения диагностики.
Перечислим средства и схемы лечения, которые обладают доказанной эффективностью в терапии себорейного дерматита согласно клиническим рекомендациям.
При лёгкой степени поражения кожи с наличием перхоти и незначительного зуда при себорейном дерматите на первое место выходит применение шампуней с противогрибковым действием, включающих производные имидазола и триазола. Например, кетоконазол 2 %: применять два раза в неделю три-четыре недели, далее один раз в две недели.
Также эффективными будут шампуни, которые не относятся к лекарственным средствам, такие как:
- циклопирокс — применять два раза в неделю в течение трёх-четырёх недель, затем один раз в одну-две недели;
- сульфид селена 2–2,5 % — применять три раза в неделю в течение двух недель, далее при необходимости.
Эти средства можно дополнить использованием пиритиона цинка 0,2 % в виде аэрозоля или крема. Применять два раза в сутки наружно в течение 10–14 дней, далее по потребности.

В более тяжёлых случаях при наличии воспаления, сильного зуда, корок назначаются средства с глюкокортикостероидами либо их комбинация с антимикотиками:
- клобетазол 0,05 % шампунь два раза в неделю 10–14 дней;
- кетоконазол 2 % шампунь два раза в неделю две недели, затем один раз в неделю две недели.
При высыпаниях на лице и туловище средней степени тяжести рекомендованы кортикостероидные наружные средства с длительностью применения не более 14 дней. При тяжёлом течении врач может прописать наружные препараты и на больший срок:
- гидрокортизон 1 % — обрабатывать мазью поражённые участки один-два раза в сутки в течение 7–14 дней;
- мометазон 0,1 % — применять крем наружно один раз в сутки до трёх недель;
- бетаметазон 0,1 % — применять один-два раза в день наружно в течение 7–14 дней;
- бетаметазон 0,05 % в виде крема, мази или спрея — применять два раза в сутки наружно в течение 7–14 дней;
- метилпреднизолона ацепонат 0,1 % — применять в виде крема два раза в сутки до восьми недель.
Вместо гормональных препаратов можно использовать топические блокаторы кальциневрина с противовоспалительным действием:
- пимекролимус 1 % крем — применять два раза в сутки до шести недель, поддерживающая терапия — два раза в неделю при необходимости;
- такролимус 0,1 % мазь — два раза в день две недели, затем при необходимости два раза в неделю, но не более десяти недель.
Для профилактики новых обострений врач может назначить наружные антимикотики:
- кетоконазол 2 % в виде крема — обрабатывать поражённые участки рекомендуется два раза в сутки 14–28 дней, далее при необходимости;
- клотримазол 1 % в виде крема или раствора — применять наружно один-два раза в день 28 дней, далее при необходимости.
Взрослым пациентам при тяжёлой форме себорейного дерматита и упорном течении, не поддающемся прочей терапии, назначают системные противогрибковые препараты внутрь:
- итраконазол 200 мг один раз в сутки в течение первой недели лечения, затем 200 мг один раз в сутки в течение первых двух дней каждого месяца лечения, в течение трёх месяцев;
- тербинафин 250 мг один раз в сутки в течение четырёх недель;
- флуконазол 50 мг один раз в сутки в течение двух недель или 200–300 мг один раз в неделю в течение двух–четырёх недель;
- кетоконазол 200 мг один раз в сутки в течение четырёх недель.
Лечение себорейного дерматита у детей
Трудность возникает из-за того, что не все препараты, доступные взрослым, можно применить для детей, особенно маленьких. Поэтому для лечения этого вида дерматита используют другие методики.

Детям до двух лет за час до купания кожу головы обрабатывают детским маслом. Можно также применять оливковое, персиковое или репейное. После ванны, когда корочки размякнут, их аккуратно удаляют. Делать это можно с помощью расчёски.
Детям старше двух лет при наличии выраженного воспаления разрешены:
- гидрокортизон (в форме гидрокортизона ацепоната) 1 % — мазь применять один-два раза в день семь дней;
- кетоконазол 2 % — крем использовать один-два раза в день на протяжении 10–14 дней, затем при необходимости. Наносить её следует в складки кожи.
Автор: Светлана Меньшикова


