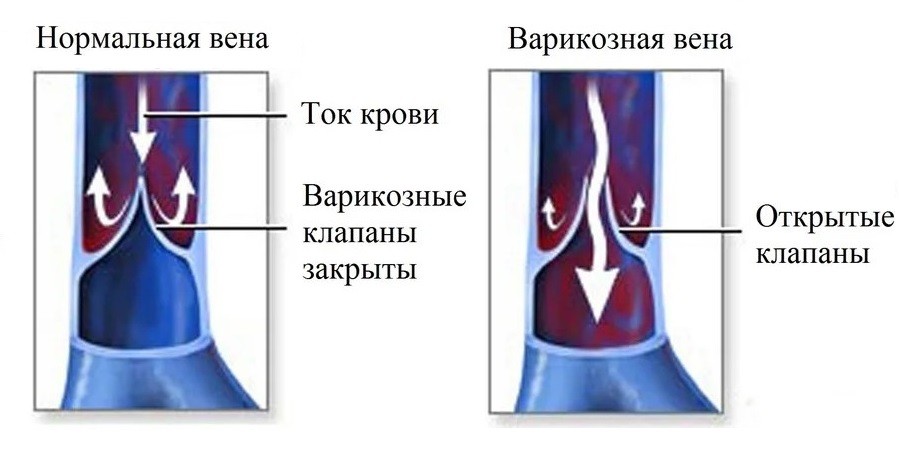
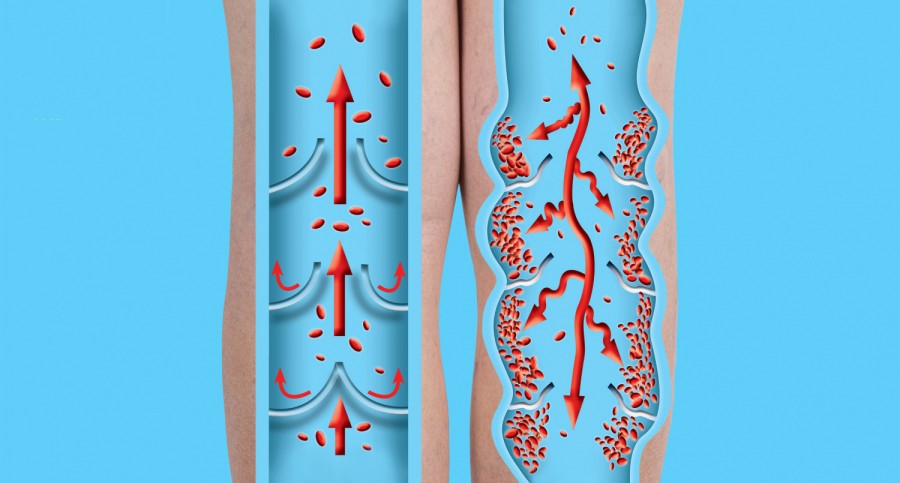
Болезнь при отсутствии лечения прогрессирует, состояние пациента усугубляется. В зависимости от того, какой этап развития диагноза, выделяют следующие стадии варикоза:
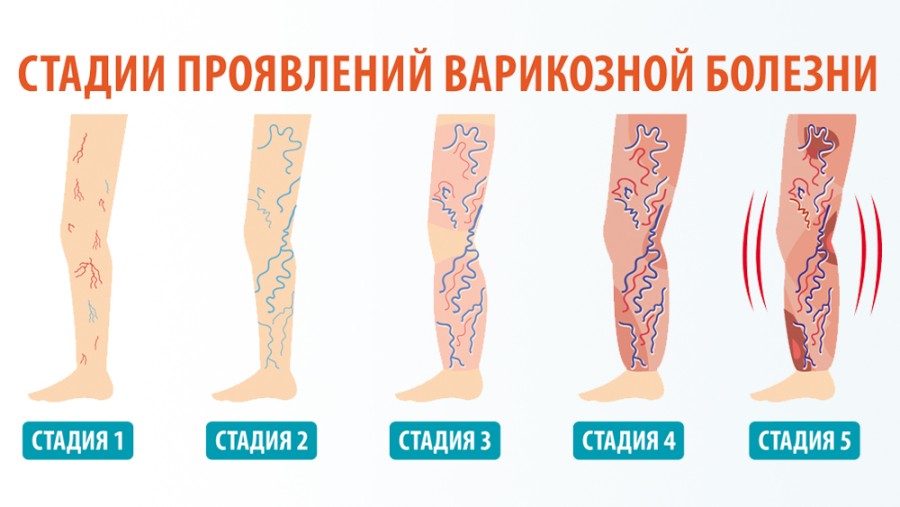
- Стадия компенсации — начальный этап с неярко выраженной симптоматикой, минимальными внешними изменениями вен и мелких венул. Выявляется зачастую случайно во время медицинского осмотра перед оперативными вмешательствами или беременностью.
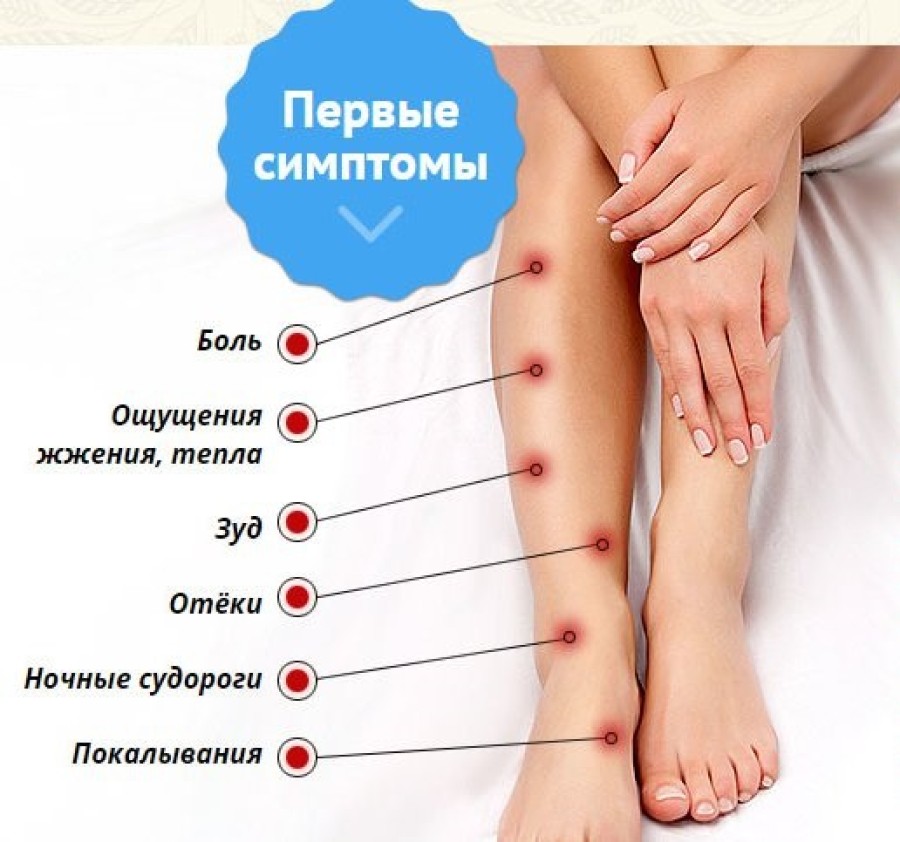
- Субкомпенсация — симптомы уже выражены и беспокоят пациента. Но вены еще функционируют, хотя и неполноценно. Их функции частично берут на себя коллатеральные сосуды, которые могут выполнять чрезмерную нагрузку, но со временем перестают полноценно функционировать из-за износа. Внешне уже видно измененные поверхностные вены. Может протекать годами и десятилетиями перед переходом в следующую стадию.
- Декомпенсация — выраженное нарушение кровообращения в венах. Возникает венозная недостаточность, стойко нарушается венозный отток. Жалобы беспокоят уже и в покое. Внешне вены сильно видоизменены, страдает кожа над пораженными сосудам, присоединяется воспалительная реакция. Развиваются осложнения, повышается риск опасных для жизни состояний.
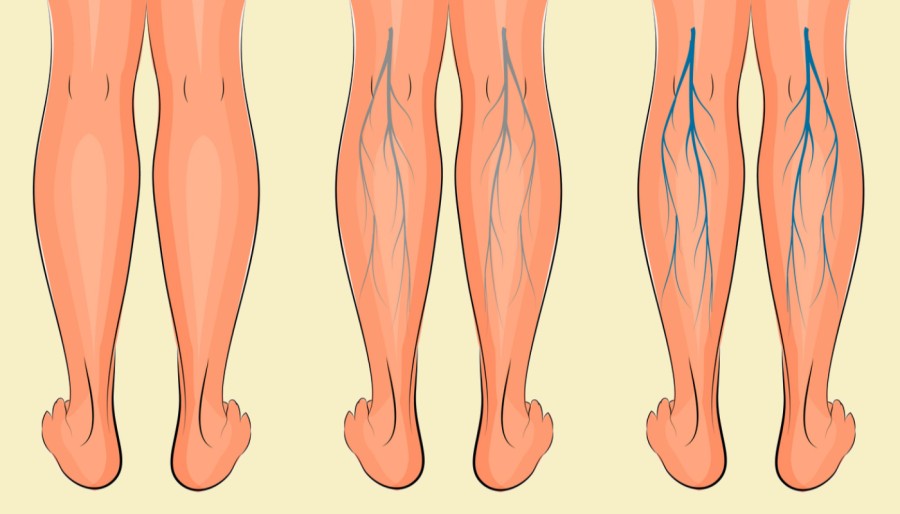
Очень важно не запускать патологический процесс и как можно раньше пройти лечение. Ведь если на начальных стадиях можно восстановить кровообращение и избавится от проблемы, то на последних этапах полностью вылечить пациента практически невозможно.
Осложнения
Варикоз — это не только косметический дефект и заболевание, проявляющееся дискомфортом и усталостью в ногах. Кровь застаивается в расширенных петлях вен, ее элементы «прилипают» к стенкам сосудов, образовываются тромбы. Отрыв тромбов может привести к закупорке сосудов, питающих легкие, сердце, почки, головной мозг. Это приводит к угрожающим жизни состояниям — тромбоэмболиям.
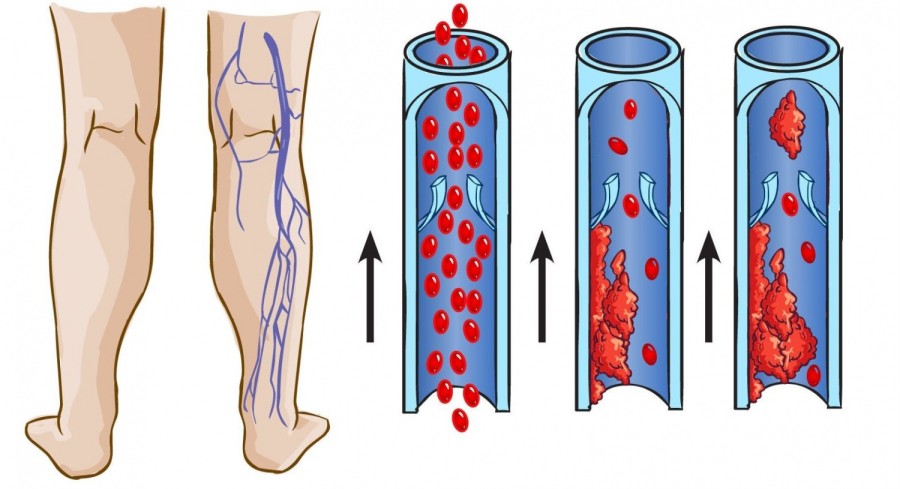
Тяжелые осложнения возникают не часто, но учитывая то, насколько они опасны и непредсказуемы, врачи крайне настороженно относятся к заболеванию.
Кровотечения из варикозно расширенных вен — частое явление, но обычно это небольшие кровопотери, не несущие угрозы жизни. Но в редких случаях фиксировались массивные потери крови. Особенно опасны кровотечения из расширенных геморроидальных вен, внутрибрюшных вен и вен пищевода.
Застой крови и тромбы — отличная среда для развития инфекции. Учитывая недостаточность кровообращения в патологических участках, дефицит поступления кислорода и питательных веществ, инфицирование и острая воспалительная реакция — часто встречаемое осложнение.
Диагностика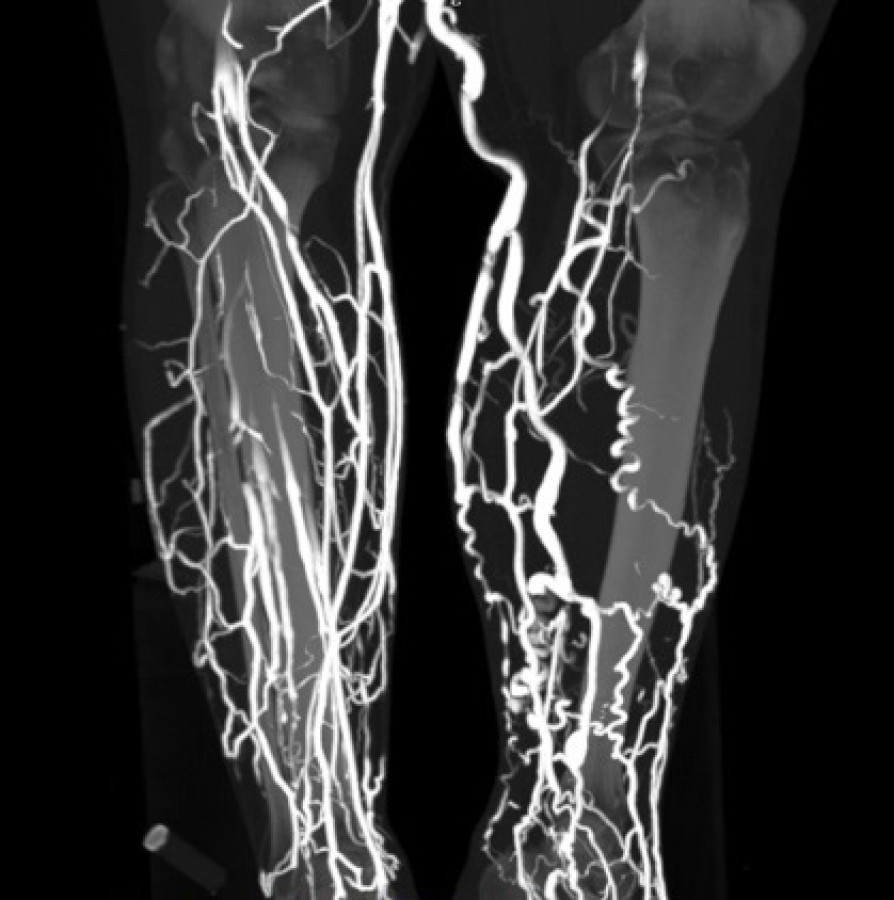
Диагностикой болезней вен и постановкой диагноза занимаются сосудистые хирурги (флебологи). Поверхностный варикоз диагностировать достаточно легко. С выявлением нетипичных, редко встречаемых форм болезни часто возникают трудности. Во время первичного осмотра врач изучает жалобы пациента, задает уточняющие вопросы, собирает анамнез болезни.
Для подтверждения диагноза могут использоваться следующие методы:
- дуплексное ультразвуковое сканирование вен с допплерометрией — золотой стандарт диагностики заболевания вен. Неинвазивный ультразвуковой метод диагностики, позволяющий визуально оценить функциональность сосудов, клапанов, кровообращение. Исследовать можно как поверхностные, так и глубокие вены;
- функциональные пробы — во время осмотра врач проводит различные пробы для оценки работы клапанов, скорости наполнения вен кровью и других параметров;
- флебография — рентгеновский метод исследования. В вены вводится контрастное вещество, которое хорошо визуализируется на рентгене;
- флебосцинтиграфия — исследование с использованием радиоактивных веществ, которые вводятся в сосуды для последующей оценки их распределения.
Флебография и флебосцинтиграфия применяются редко, в основном для исследования глубоких вен, которые при помощи дуплексного сканирования иногда изучить невозможно или сложно из-за глубины их расположения. Эти методы применяются при выявлении варикоза внутрибрюшных вен, пищевода, глубоких вен бедра.
Пройти обследование необходимо тем, у кого есть характерные жалобы. Рекомендуется включить посещение флеболога в план обследования женщинам, планирующим беременность, чтобы в случае выявления ранних признаков заболевания пройти лечение и подготовить организм к вынашиванию ребенка.
Многие плановые операции проводятся только после проведения дуплексного сканирования вен для исключения варикоза и тромбоза. Такая практика позволила существенно снизить количество послеоперационных осложнений.
Лечение
Эффективность лечения и устранение жалоб зависят от того, как своевременно обратился за помощью пациент. Важно не запускать патологический процесс и сразу после выявления болезни начать лечение.
Даже после полного излечения есть вероятность того, что варикоз возникнет повторно. Это может быть связано с анатомическими и физиологическими особенностями вен. В таких случаях пациент проходит лечение периодически, по мере необходимости.
Выделяют консервативные и хирургические методы лечения. После диагностики врач рекомендует пациенту наиболее оптимальный для него вариант.
Консервативная терапия
Изолированно без оперативного вмешательства консервативная терапия эффективна только на начальной стадии развития болезни, когда в сосудах и клапанах еще не произошли необратимые деструктивные процессы. Зачастую цель ее применения — устранение симптомов. Но полностью избавить от заболевания лекарства не способны.
Флебологи назначают пациентам следующие препараты:
- венотоники (троксевазин, лиотон, детралекс) — улучшают трофику сосудистой стенки и клапанной системы, влияя на качество функционирования сосудов.
- нестероидные противовоспалительные средства (диклофенак) — снимают воспаление, уменьшая отек и болевой синдром;
- антикоагулянты (гепарин, клексан) — рассасывают тромбы, образованные в просвете сосудов.
Помимо препаратов рекомендуется носить компрессионное белье, заниматься лечебной физкультурой, скорректировать питание для нормализации веса и пищеварения.
Хирургические методы
Оперативные методы лечения — наиболее оптимальный вариант, позволяющий избавиться от уже возникшего дефекта и предотвратить риски развития осложнения. Сосудистые хирурги используют в своей практике множество методов коррекции дефектов вен. Наиболее популярны следующие методы.
- Эндоваскулярная микротермокоагуляция — удаление расширенных поверхностных вен лазером. Дорогостоящий, но эффективный, щадящий и безопасный метод. Подходит пациентам с сопутствующими патологиями сердечно-сосудистой системы. Длительность процедуры — примерно 20 минут. Операция малотравматичная, здоровые окружающие ткани не повреждаются. Подходит для лечения не запущенного варикоза.
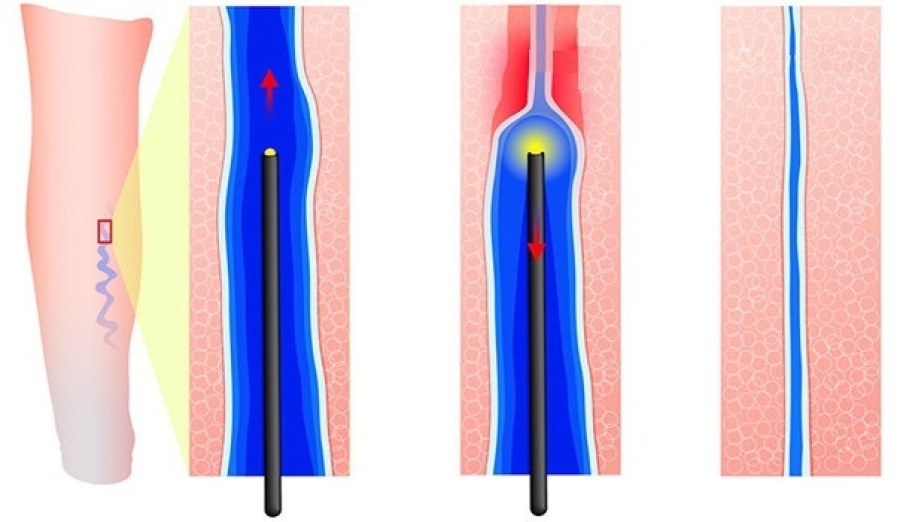
- Склеротерапия — применяется на ранних этапах заболевания. Делается после дуплексного сканирования. Тонкой иглой в просвет патологического сосуда вводится специальный препарат — склерозант. Он «склеивает» сосудистые стенки внутри их просвета, полностью выключая патологический участок из кровотока. Со временем склерозированная вена уменьшается в размерах и полностью исчезает. Такое локальное влияние на кровоток не приводит к нарушению кровообращения, так как функции уже и так недееспособного участка вены берут на себя другие сосуды, прилегающие коллатерально к удаленной вене.
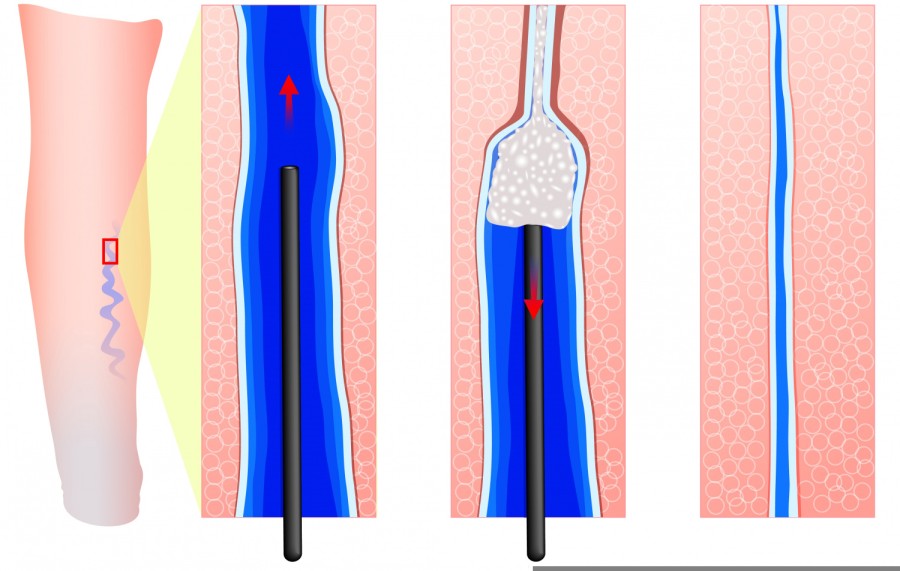
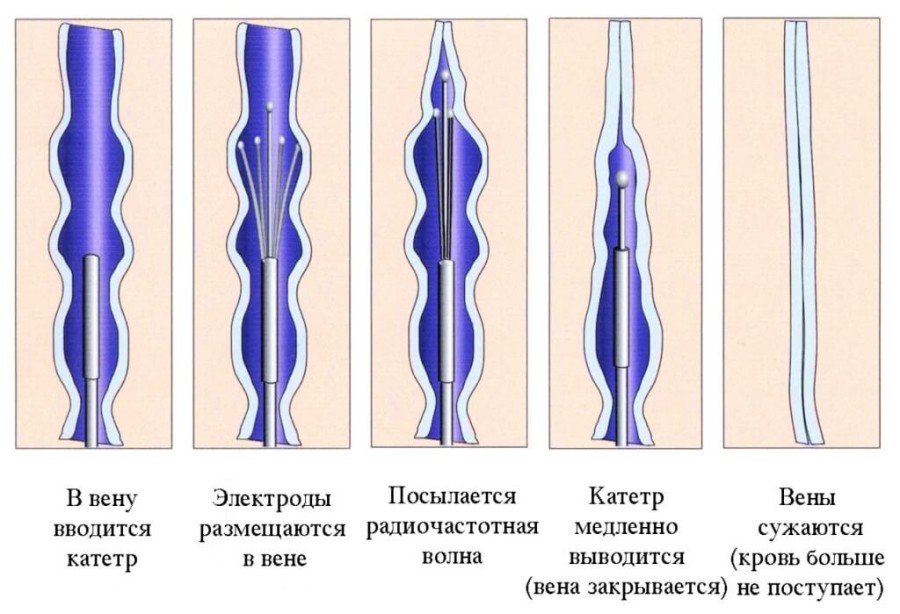
- Абляция или радиочастотная коагуляция — щадящий, малоинвазивный метод лечения. Заключается в воздействии на пораженные сосуды высокочастотным током. В вену вводится специальный катетер с нагревательным элементом до 7 см в длину. Через катетер вводится препарат для местного обезболивания, затем проводится ток. Нагреваясь внутри просвета сосуда, нагревательный элемент разрушает патологические участки вен, не влияя на здоровые ткани. Метод подходит для достаточно больших и выраженных дефектов. Процедура занимает около одного часа времени. После заживления не остается шрамов.
- Флебэктомия — классическое оперативное удаление вен с помощью скальпеля. Флебологи стараются применять такой метод как можно реже из-за высокого уровня травматизации здоровых тканей (необходимо сделать надрез), длительного периода заживления и восстановления, повышения рисков послеоперационных осложнений. Но это единственный вариант лечения у пациентов с тяжелыми декомпенсированными стадиями заболевания, массивном дефекте, когда малоинвазивные методы уже неэффективны.
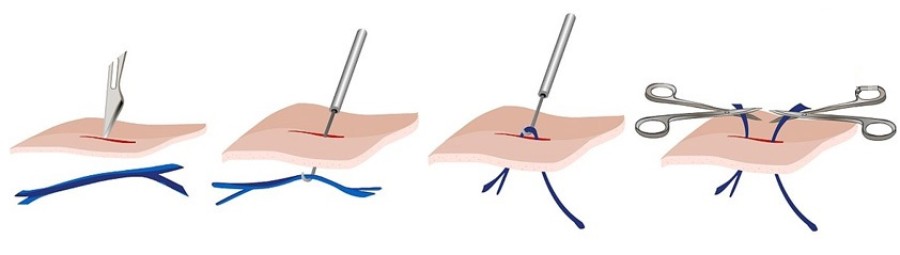
Практически все варианты оперативного удаления проводятся амбулаторно, без общего наркоза. Пациенты находятся в клинике несколько часов, после чего их отпускаю домой с рекомендациями касательно домашнего ухода, плана восстановления и датой повторного посещения доктора для контрольного осмотра. Флебэктомия зачастую проводятся в стационаре. После нее, в зависимости от тяжести состояния пациента, потребуется находится в больнице в течение несколько дней для динамического наблюдения и профилактики осложнений.
Практически всем пациентам после оперативного лечения и во время консервативной терапии рекомендуется носить компрессионное белье: чулки, гетры, колготы. Уровень компрессии врач подбирает каждому пациенту индивидуально. Белье фиксирует сосуды, не давая им расшириться. Это обеспечивает нормальный венозный отток, препятствует возврату крови в нижние отделы вены, способствует нормальному лимфотоку. Такое сужение просвета препятствует образованию тромбов внутри сосудистой стенки.
Профилактика
Бесспорно, повлиять на генетическую предрасположенность, возраст, пол невозможно. Но учитывая, насколько часто болезнь возникает под воздействием вполне контролируемых факторов, профилактировать развитие варикоза крайне важно.
Значительно снизить риск его развития, замедлить прогрессирование помогают следующие рекомендации:
- адекватные регулярные физические нагрузки — они тренируют и укрепляют мышцы, положительно влияют на мышечно-помповую систему, «облегчают» работу вен и клапанов, создавая в кровеносном русле необходимое давление для подъема крови;
- нормализация режима труда и отдыха — рабочий день не должен превышать 8 часов. Во время работы важно менять положение тела, не оставаться долго в одной позе, делать небольшие разминки минимум каждые 1-2 часа если работа сидячая. Не рекомендуется стоять на одном месте, если трудовая деятельность предполагает длительное нахождение на ногах — лучше постоянно ходить, но не стоять;
- сокращение чрезмерных физических нагрузок — ношение тяжестей, агрессивные виды спорта с чрезмерными нагрузками;
- удобная обувь и одежда — в гардеробе должны преобладать удобные, комфортные вещи, не сковывающие движения, не сдавливающие стопы, позволяющие двигаться легко и свободно. Высокое каблуки позволительны только в исключительных случаях, но не являются хорошим выбором для повседневного ношения.
- коррекция веса — борьба с ожирением;
- нормализация питания — полноценный рацион, богатый полезными компонентами, в том числе и жирами (растительные масла, рыба и морепродукты) обеспечит стенку сосудов необходимыми питательными веществами, укрепляющими и тонизирующими ее.

К профилактике можно отнести своевременное обращение к врачу. Зачастую варикоз диагностируют на поздних стадиях, когда лечить его уже сложнее, симптомы выражений, риск возникновения осложнений повышен. Раннее выявление болезни и своевременное лечение — то, к чему стремятся сосудистые хирурги и флебологи, ведь от этого зависит качество жизни и здоровье пациентов.