У многих родителей свечи вызывают опасения из-за способа введения. Вопросов много. Не навредят ли они малышу? А так ли они необходимы или привычные таблетки и суспензии более эффективны? И наконец, а как их правильно использовать? Рассказываем, почему не стоит бояться свечей, в чём их преимущество перед другими формами лекарственных препаратов и что нужно знать перед их применением.
Суппозитории или таблетки: что лучше для ребёнка?
Наиболее щадящая и удобная форма лекарственных средств для использования в раннем детском возрасте — это суппозитории (ректальные свечи). Их основные преимущества:
- свечи легко вводить, так как их основа состоит из масла какао, твёрдого жира, парафина и др. За счёт этого при температуре тела они быстро плавятся и высвобождают активное вещество;
- лекарственное вещество не разрушается пищеварительными ферментами, а это увеличивает биодоступность (усваиваемость) препарата;
- они действуют немного быстрее, так как минуют желудочно-кишечный тракт;
- суппозитории не провоцируют рвоту, например, при наличии симптомов кишечной инфекции, проблем с желудком или просто непереносимости лекарства из-за его вкуса;
- свечи выпускаются в разных дозировках, что позволяет легко подобрать необходимое количество действующего компонента.
Основные виды детских суппозиториев и их состав
Свечи — это специальная лекарственная форма в виде твёрдой при комнатной температуре основы с добавлением определённой дозы активного действующего вещества. В основном они предназначены для ректального применения, то есть для введения в прямую кишку. Под воздействием температуры тела основа тает, а активное действующее вещество всасывается через сосуды в кровь, где оно оказывает свой эффект — жаропонижающий, обезболивающий, противовоспалительный, иммуностимулирующий и т. д.

Общепринятым считается подход, когда для детей до трёх–шести лет применяют либо жидкие формы лекарств (сиропы, суспензии), либо свечи. Ограничения их использования в более старшем возрасте нет, просто это уже менее удобно. Самое главное отличие суппозиториев — их действующее вещество. На основании этого параметра можно выделить несколько видов свечей, которые чаще всего применяются в детском возрасте.
Жаропонижающие свечи. Это группа нестероидных противовоспалительных средств (НПВС) с тройным фармакологическим эффектом: противовоспалительным, жаропонижающим, обезболивающим. Действующим веществом таких суппозиториев является парацетамол или ибупрофен.
Иммуномодулирующие и противовирусные. Активным компонентом в их составе выступает рекомбинантный человеческий интерферон альфа-2. Свечи применяются в комплексном лечении инфекционно-воспалительных заболеваний у детей. Разрешены новорождённым и недоношенным малышам [2, 4].
Слабительные. Активным компонентом суппозиториев с подобным действием может быть глицерол или бисакодил. Они обладают раздражающим действием по отношению к слизистой оболочке кишечника, стимулируют её моторику вызывают процесс дефекации.
Жаропонижающие свечи для детей: когда и как применять?
Именно их чаще всего используют для детей. Свечи с НПВС применяют при нескольких состояниях:
- для снижения повышенной температуры тела после вакцинации;
- во время инфекционных заболеваний (гриппа, ОРВИ и т. д.);
- при болевом синдроме любого происхождения, в том числе при прорезывании зубов.

Действие парацетамола и ибупрофена начинается в течение 30 минут и длится до четырёх–восьми часов. Доза рассчитывается с учётом веса ребёнка:
- разовая доза парацетамола для детей составляет 10–15 мг/кг, но не более 60 мг/кг в сутки;
- в случае с ибупрофеном разовая доза составляет 5–10 мг/кг, но не более 25–30 мг/кг в сутки.
Важно! Любые назначения и расчёт дозировки должен делать только врач.
Иммуномодулирующие и противовирусные суппозитории
Эффективность данной группы препаратов обсуждается несколько десятилетий. Существует диаметрально противоположные мнения, но к настоящему моменту накоплены многочисленные данные, включая некоторые клинические исследования, в которых отмечается положительный эффект от применения противовирусных препаратов во время лечения ОРВИ, особенно у лиц с иммунодефицитными состояниями.
Наиболее изучены и широко применяемы в данной группе ректальные суппозитории на основе интерферона. Это белки, которые вырабатывает организм в случае проникновения вируса. Они участвуют в процессе распознавания чужеродного агента и его удаления. Терапевтический смысл использования препаратов на основе интерферона заключается в подавлении репликации (создания новых копий) вируса и торможении размножения заражённых им клеток.
Они разрешены к использованию практически при любых инфекциях в составе комплексной терапии в любом возрасте, особенно у ослабленных пациентов, новорождённых и недоношенных детей с незрелой функцией иммунной системы. В детском возрасте (0+) во время лечения ОРВИ могут быть применены ректальные суппозитории на основе интерферона-альфа-2b в дозировке 150 000 МЕ каждые 12 часов (два раза в сутки) в течение пяти дней.
Глицериновые свечи для детей: когда и как применять?
Их используют в качестве слабительного средства у детей с первых дней жизни. Данная группа препаратов также достаточно популярна, поскольку у малышей часто возникают запоры независимо от типа вскармливания. Это связано как минимум с незрелостью желудочно-кишечного тракта, трудностями с координацией работы мышц брюшного пресса и тазового дна, а также в дальнейшем при введении прикорма, особенно твёрдой пищи.
Глицериновые свечи инициируют дефекацию у ребёнка и облегчают состояние при запорах разного происхождения. В качестве вспомогательных компонентов в состав включены стеарат натрия, очищенная вода для придания нужной консистенции суппозиторию и последующего его растворения.
После введения в просвет прямой кишки, где температура доходит до 37 градусов, суппозиторий размягчается и высвобождается активный компонент — глицерол. Он удерживает жидкость в просвете кишечника, одновременно раздражая и рефлекторно стимулируя его, что способствуют размягчению и выходу каловых масс. Время действия составляет в среднем от 5 до 15 минут после введения суппозитория.
В качестве послабляющего средства также можно использовать свечи с бисакодилом, но только детям старше восьми лет. Они повышают секреторную активность клеток в толстом кишечнике, стимулируя образование слизи, усиливают перистальтику и тем самым способствуют опорожнению. Их действие реализуется в течение первого часа. Но решение о применении свечей, будь то с глицеролом или бисакодилом, должен принимать только врач.
Глицериновые свечи или микроклизма: что выбрать?
Микроклизмы, также как и глицериновые суппозитории, применяются при запорах у детей с 0 лет. Это раствор для ректального применения с комбинированным составом. Например, в состав микроклизмы могут входить цитрат натрия, лаурилсульфоацетат натрия, сорбит.
Каждый компонент обладает слабительным эффектом — они разжижают и размягчают содержимое прямой кишки, стимулируют выделение воды из каловых масс и обеспечивают поступление воды в кишечник, что облегчает его опорожнение. В качестве вспомогательных веществ выступает сорбиновая кислота, глицерол и вода. При этом микроклизмы не вызывают мышечных сокращений, как в случае с глицериновыми свечами. За счёт этой особенности их относят к более мягким слабительным средствам.

Микроклизма выглядит как полиэтиленовый тюбик с раствором для введения внутри, наконечником и отламывающейся пломбой:
- новорождённым и детям до трёх лет наконечник микроклизмы вставляется на половину длины, обычно на нём есть отметка;
- в возрасте старше трёх лет — на всю длину наконечника.
Действие микроклизмы начинается в течение 5–20 минут.
Если выбирать между свечами или микроклизмой для детей от первого месяца и до года и старше, однозначного ответа, что лучше, нет. Оба варианта эффективны и безопасны, быстро действуют, их можно применять с рождения, они не вызывают привыкания.
Но есть и отличия. Глицериновые свечи обычно стоят дешевле, но при этом микроклизмы имеют несколько активных компонентов и их более удобно использовать у детей. Поэтому выбор только за родителями.
Есть ли противопоказания и побочные эффекты у свечей?
Несмотря на возможность применения суппозиториев практически с рождения, детские свечи всё же могут давать побочные реакции и имеют противопоказания. Неприятные симптомы в виде жжения и боли в прямой кишке или тошноты возникают в случае превышения допустимой дозы.
Из противопоказаний к использованию ректальных свечей можно отметить индивидуальную непереносимость компонентов состава, кишечную непроходимость, острые воспалительные заболевания органов брюшной полости и опухоли прямой кишки.
Рекомендации по применению суппозиториев у детей
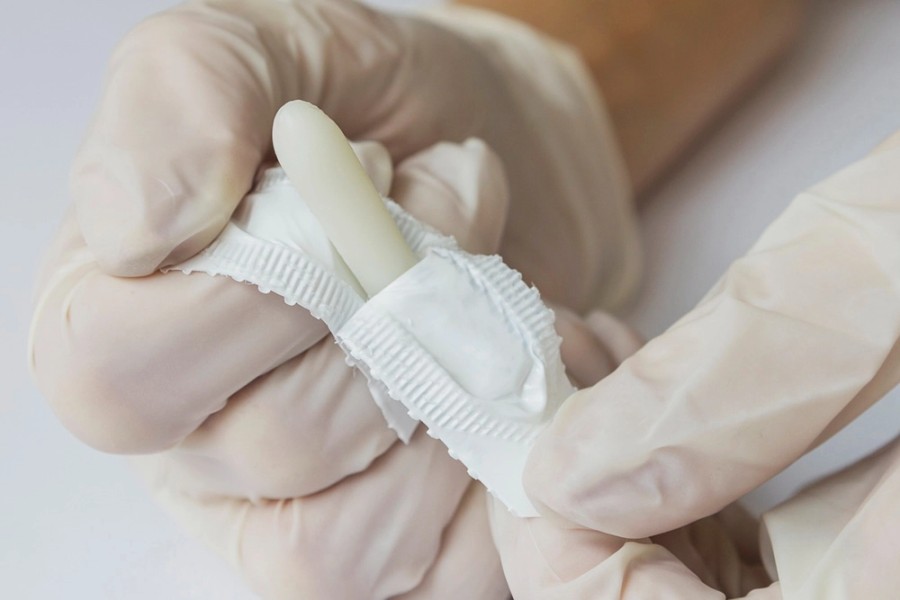
Как свечи от температуры для детей, так и любые другие виды суппозиториев необходимо вводить правильно. Вот несколько советов, которые помогут родителям использовать свечи безопасно и эффективно:
- Перед началом манипуляции тщательно вымыть руки с мылом.
- Предварительно суппозиторий лучше согреть в течение нескольких минут при комнатной температуре или подержать свечу несколько секунд в руках. Это нужно для комфорта ребёнка, ведь свечи хранятся в холодильнике.
- Ректальные свечи желательно вводить после дефекации. Время всасывания действующего вещества препарата в прямой кишке составляет около пяти минут. Если ребёнок сходил в туалет в течение первых пяти минут после введения свечи, рекомендовано её повторное введение.
- Положение ребёнка при введении свечи зависит от возраста. Более старшим детям удобнее вводить суппозиторий, когда он лежит на боку, прижав колени к животу. Если это грудной ребёнок, родителю будет легче ввести лекарство, когда малыш лежит на спине, также прижав ножки к животу. Например, мама может придерживать голени ребёнка одной рукой, а второй вводить свечу.
- Суппозиторий вводят острым концом внутрь, медленно и осторожно, на глубину около 1–2 см.
- После введения желательно удерживать ягодицы ребёнка сжатыми в течение двух минут во избежание выхода свечи.
- Если нужно разделить свечу, важно соблюдать симметрию для равномерного распределения активного вещества препарата. Лучший вариант — разделение продольно, то есть «полосочками».
Как и в случае с любым лекарством, перед применением ректальных суппозиториев важно проконсультироваться с врачом, проверить их срок годности, целостность упаковки и дозировку.
Автор: Алина Павлова, врач-педиатр