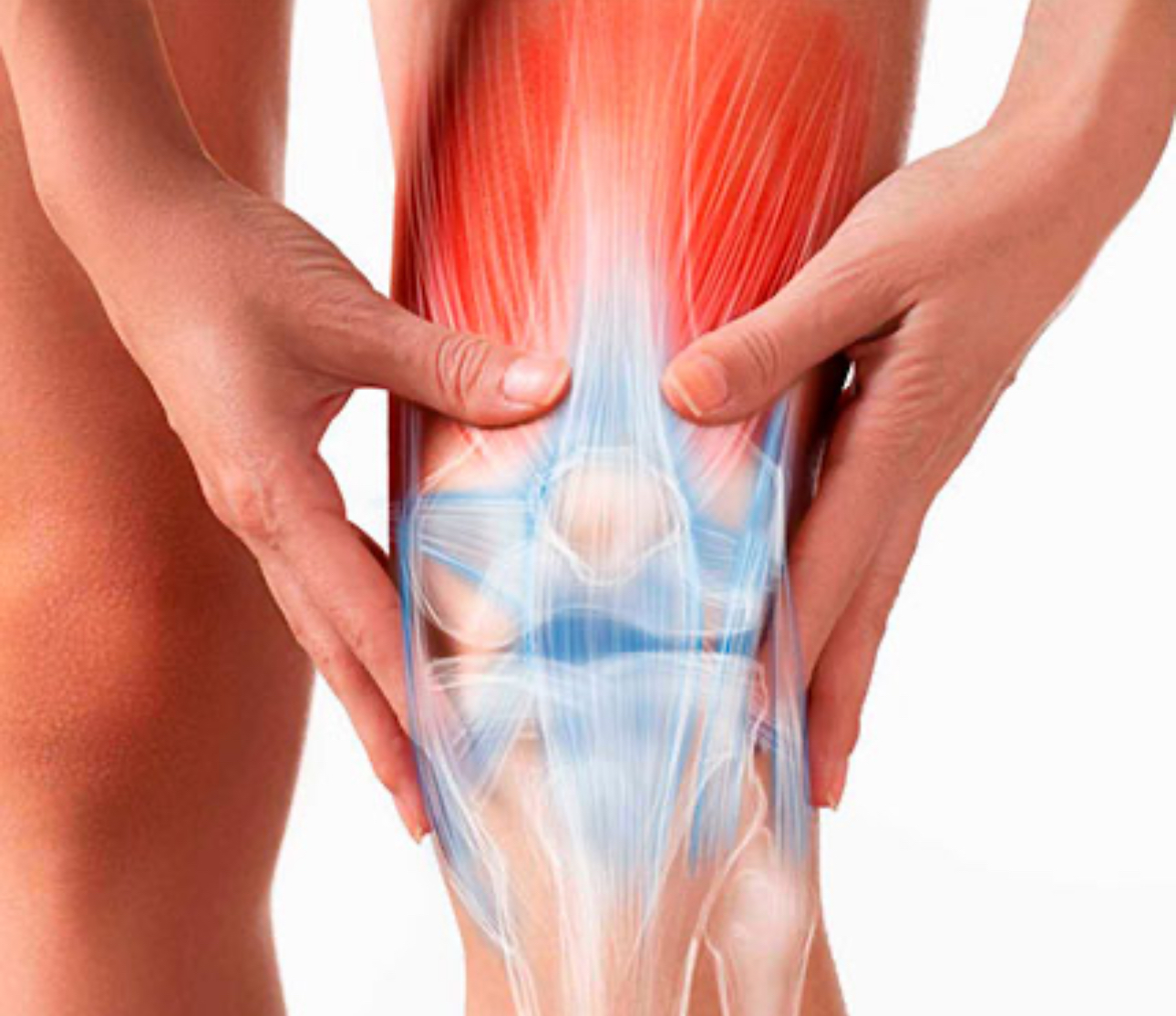
Боль в суставах: причины, лечение, диагностика
«Скрипят, хрустят, ноют» — так обычно описывают люди свою боль или дискомфорт в суставах. Причем подобные жалобы предъявляют не только пожилые, но и молодые, а главное, физически активные люди в любом возрасте. У кого-то болезненность появляется после рабочего дня, кто-то ощущает скованность в руках и ногах с раннего утра, у третьих — периодически «заклинивает» сустав. В каких бы условиях она ни возникала, боль ограничивает свободу движения.
Почему болят суставы, как их лечить и что помогает поддерживать их здоровье — поговорим об этом далее.
 Причины боли в суставах
Причины боли в суставах
В теле человека насчитывается 230 суставов. Каждый представляет собой целый аппарат, включающий не только кости, но и хрящи, мышцы, прослойки рыхлой соединительной ткани и слизистые сумки. Все эти структуры облегчают скольжение костных поверхностей и приводят в движение сустав. При всей сложности строения здоровый сустав функционирует слаженно.
Появление боли в суставе, или артралгии, может быть симптомом различных заболеваний. В целом все суставные болезни делят на 2 большие группы:
- Артриты — воспалительные процессы в суставной полости, вызванные инфекцией, аутоиммунными заболеваниями, эндокринными патологиями или нарушением обмена веществ.
- Артрозы (остеоартрозы) , известные в народе как «отложение солей», протекают с разрушением хряща и лежащей под ним кости. При артрозах хрящ постепенно теряет гладкость, эластичность и растрескивается.

Провоцирующими факторами боли при артрите могут быть ангины, урогенитальные и кишечные инфекции, изменение рациона питания (употребление алкоголя, мясные продукты) или переохлаждение.
Причина болевого синдрома при артрозе — перегрузка сустава и его постепенная деформация5. В группу риска этого синдрома входят:
- женщины, особенно в период менопаузы;
- пожилые, у которых наблюдаются возрастные изменения в организме;
- люди с ожирением;
- лица, перенесшие травму сустава;
- спортсмены, которые усиленно тренируются;
- представители определенных профессий.
Коленный сустав чаще болит при избыточной массе тела, а также у тех, кто, в силу своей профессии, вынужден стоять по нескольку часов в день — это хирурги, парикмахеры, шахтеры, маляры, учителя и продавцы. Боль в руках и кистях возникает чаще у людей, которые выполняют однообразные «усталостные» движения (при работах, связанных с удержанием в руке инструмента), например, кассиры, грузчики и музыканты.

Однако деление на артриты и артрозы — довольно условно.
- Любой нелеченый артрит с течением времени приводит к артрозу, потому что воспаление нарушает обмен веществ в хряще. Не получая достаточного питания, хрящ начинает истончаться, а затем постепенно разрушается.
- При артрозе, который изначально был вызван механической перегрузкой сустава, со временем подключается воспалительный компонент . Когда хрящ разрушается, запускается естественный механизм его восстановления. Но, если в суставной полости накапливаются частички разрушенного хряща и погибшие клетки, восстановление происходит не как в здоровой ткани. Из-за присутствия тканевых «обломков» в суставе начинается воспалительная реакция.
Помимо артритов и артрозов, боль при движении возникает в результате поражения околосуставного (периартикулярного) аппарата. Он включает такие структуры как мышцы, связки, сухожилия и их оболочки (влагалища). Когда болевой очаг находится в мышечно-связочном аппарате, врачи говорят о миофасциальном синдроме. Его особенность — в наличии триггерной точки — это зона уплотнения, при давлении на которую возникает боль. Сустав при этом может быть здоров, а болезненность возникает потому, что для движения конечности необходимо задействовать напряженную мышцу.
Типы боли в суставах
Механизм развития суставной боли до сих пор является предметом изучения. Но уже известно, что по всему суставу — в капсуле, связках, хрящах, надкостнице и кости, лежащей под хрящем, — расположены болевые рецепторы. Они реагируют на два основных фактора: механическое раздражение и воспаление.
Когда мы двигаемся, суставные рецепторы как бы растягиваются, а если сделать потенциально опасное движение, они посылают частые сигналы в центральную нервную систему, и мы чувствуем боль. При воспалении чувствительность к любым раздражениям увеличивается, потому что из иммунных клеток выделяются особые вещества — проводники боли. К тому же, при воспалении в процесс включаются так называемые «молчащие» рецепторы. Таким образом зона болевого очага увеличивается, и любое движения в воспаленном суставе вызывает дискомфорт.

Как и при каких условиях будет ощущаться болезненность, зависит от основного заболевания. Чаще всего наблюдаются следующие виды боли в суставах:
- Стартовые — появляются в начале ходьбы и проходят вскоре, если продолжать двигаться. Причина болезненности — трение суставных поверхностей, на которых оседает слой разрушенной хрящевой ткани. После нескольких движений эта масса выталкивается в завороты суставной сумки, и боль прекращается.
- Ноющие — беспокоят после физической нагрузки и стихают в покое.
- «Ночные» — свидетельствует о выраженном поражении сустава и связаны с застоем крови, которая повышает давление на подхрящевую кость. Утром человек может проснуться с чувством скованности в суставах, но после начала движения дискомфорт обычно уменьшается.
- Постоянные — являются признаком воспалительного процесса в суставной сумке.
- Внезапные («блокада сустава») — связаны с ущемлением фрагмента кости или хряща, который застрял между двумя суставными поверхностями.
- Мигрирующие — начинаются в одном суставе, а потом переходят на другой.
- Отраженные — ощущаются не в пораженном суставе, а близлежащем, например, колено может болеть при патологии тазобедренного сустава.
Диагностика боли в суставах
При появлении артралгии нельзя заниматься самодиагностикой и тем более принимать какие-либо лекарства, не проконсультировавшись с врачом. Сперва желательно обратиться к терапевту. Он обследует и направляет пациента к ревматологу, ортопеду-травматологу или другому узкому специалисту. Так, например, острая или перенесенная в прошлом травма является показанием для консультации хирурга.

На приеме важно рассказать специалисту:
- когда возникает боль;
- что приносит облегчение;
- как часто наблюдаются приступы;
- был ли это первый эпизод боли или она возникала и прежде;
- имеются ли покраснение, припухлость или деформация сустава;
- что вас беспокоило в последние дни — сильный стресс, простуда, необходимость выполнять тяжелые физические нагрузки.
Подробная информация поможет врачу поставить предварительный диагноз. А чтобы точно определиться, какая у вас болезнь, специалист назначит дополнительные анализы и исследования, например:
- общий анализ мочи и крови;
- биохимический скрининг;
- иммунологические тесты;
- рентген, МРТ, КТ, УЗИ суставов;
- биопсию (забор поврежденной ткани для лабораторного исследования).
 Лечение боли в суставах
Лечение боли в суставах
Терапия суставных заболеваний требует комплексного подхода. Тактика лечения включает механическую разгрузку, снятие воспаления и предупреждение прогрессирования основной болезни. Только так возможно предупредить разрушение хряща, сохранить его функцию и улучшить качество жизни человека с артралгией.
Лечение, назначенное специалистом, может включать различные методики облегчения боли в суставах:
- лекарственные препараты;
- физиотерапию;
- лечебную физкультуру;
- массаж;
- акупунктуру;
- хирургическую или ортопедическую коррекцию.
Медикаментозное лечение включает лекарственные средства быстрого и замедленного действия. К первой группе относятся нестероидные противовоспалительные средства (НПВС), которые обладают как обезболивающим, так и противовоспалительным действием. При поражении суставов они могут назначаться врачом на максимально короткие сроки и в минимально эффективной дозе.
Профилактика
Чтобы суставы не болели, их нужно беречь от перегрузок. При тяжелых нагрузках, длительном пребывании в положении стоя, поднятии и переносе тяжестей на пораженные суставы действует сила, которая значительно превышает массу тела и вредит хрящу.
Для профилактики суставной боли придерживайтесь следующих правил:
- избавьтесь от лишнего веса;
- носите удобную обувь, при плоскостопии используйте специальные ортопедические стельки;
- избегайте стрессов и перегрузок;
- не выполняйте работу, находясь длительное время в одном положении — стоя, сидя на корточках или в согнутом положении за компьютером (такие позы ухудшают приток крови к тканям и нарушают питание хряща).
Но с другой стороны, нельзя оставлять тело без движения. Будьте физически активным, отдавая предпочтение умеренным нагрузкам. Выработайте правильный ритм двигательной активности, чтобы периоды активности сменялись периодами отдыха. Для разгрузки суставов регулярно выполняйте упражнения. В положении лежа или сидя 20-30 минут делайте движения на сгибание, разгибание или крутите «велосипед» ногами. Затем отдохните 5-10 минут. Это поможет восстановить кровообращение после нагрузки.
Не пренебрегайте упражнениями, которые назначил специалист. Они укрепляют сам хрящ, которому для нормального питания необходимо движение. Превратите регулярные занятия в полезную привычку, чтобы не потерять возможность двигаться свободно и без боли.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.