🌙 Просыпаешься ночью в 2 часа или 4 утра? Это не бессонница. Это печень кричит о помощи.
Вы просыпаетесь не от шума.
Не от жажды.
Не от кошмара.
Просто глаза открываются — и вы уже знаете: «Опять».
Тело ватное, а мысли острые.
До будильника — как до утра.
Мы привыкли винить стресс, нервы, гормоны.
Тянемся за пузырьком мелатонина.
Но он не работает.
Снотворное маскирует.
А тело кричит — и с каждым разом громче.
🕒 Ночной график вашего тела
Китайская медицина столетиями наблюдает:
Энергия не стоит на месте. Она течёт через каждый орган по расписанию.
С 1:00 до 3:00 ночи — час пик печени.
С 3:00 до 5:00 утра — эстафета переходит к лёгким.
Если вы стабильно выныриваете из сна между 2:00 и 4:00 — это не сбой «режима».
Это печень не справляется с нагрузкой.
И не может плавно передать энергию дальше. Она буквально «взрывает» ваш сон, чтобы вы обратили внимание.
💔 Печень переваривает не только ужин
Наш западный ум привык: печень страдает от жирного и бокала вина.
Но китайская мудрость смотрит дальше.
Печень, как стихия Дерева, отвечает за плавное течение эмоций.
Гнев. Раздражение. Обида. Чувство, что меня не слышат. Невозможность сказать «мне плохо».
Всё это не испаряется.
Мы проглатываем это за ужином. Упаковываем в молчание. И отправляем печени: «Разбирайся».
Днём она терпит. А ночью, когда мозг отключается, тугая пружина внутри правого подреберья начинает разжиматься.
И вылетает из сна в 3 часа ночи.
Это не бессонница.
Это эмоциональное перенасыщение. Печень больше не может хранить ваши непрожитые драмы в одиночку.
☯️ Практикум тишины: разговор, который всё меняет
Синтетический мелатонин здесь — попытка заткнуть рот своему телу.
А ему нужно, чтобы его услышали.
Вот что действительно помогает печени сбросить узел застоя ещё до подушки.
✍️ Практика «Сливной бачок для души»
Сядьте за стол. Бумага, ручка.
Без цензуры, без красивых фраз выпишите всё, что сегодня бесило, кололо, цепляло.
Не пишите «дорогой дневник». Пишите как есть: «Бесит, что…», «Обидно из-за…».
Коряво, нелогично, честно.
Когда лист заполнен, скомкайте его. Порвите. Сожгите над раковиной. И скажите вслух: «Я позволяю себе не нести чужое».
Это не эзотерика — это символический акт, который мозг и тело считывают буквально.
🌬️ Дыхание для стихии Дерева
Печень — Дерево. Ей нужны не покой, а освобождение и рост.
Сделайте очень долгий вдох носом — представляйте, как прохладная зелёная волна омывает правое подреберье.
А теперь выдыхайте через рот с протяжным звуком «Ш-ш-ш-ш-ш».
Это техника Шести целительных звуков. Она буквально «остужает» избыточный жар, скопившийся от злости и дневного напряжения.
Повторите 6–10 раз. Чувствуете, как внутри что-то отпускает?
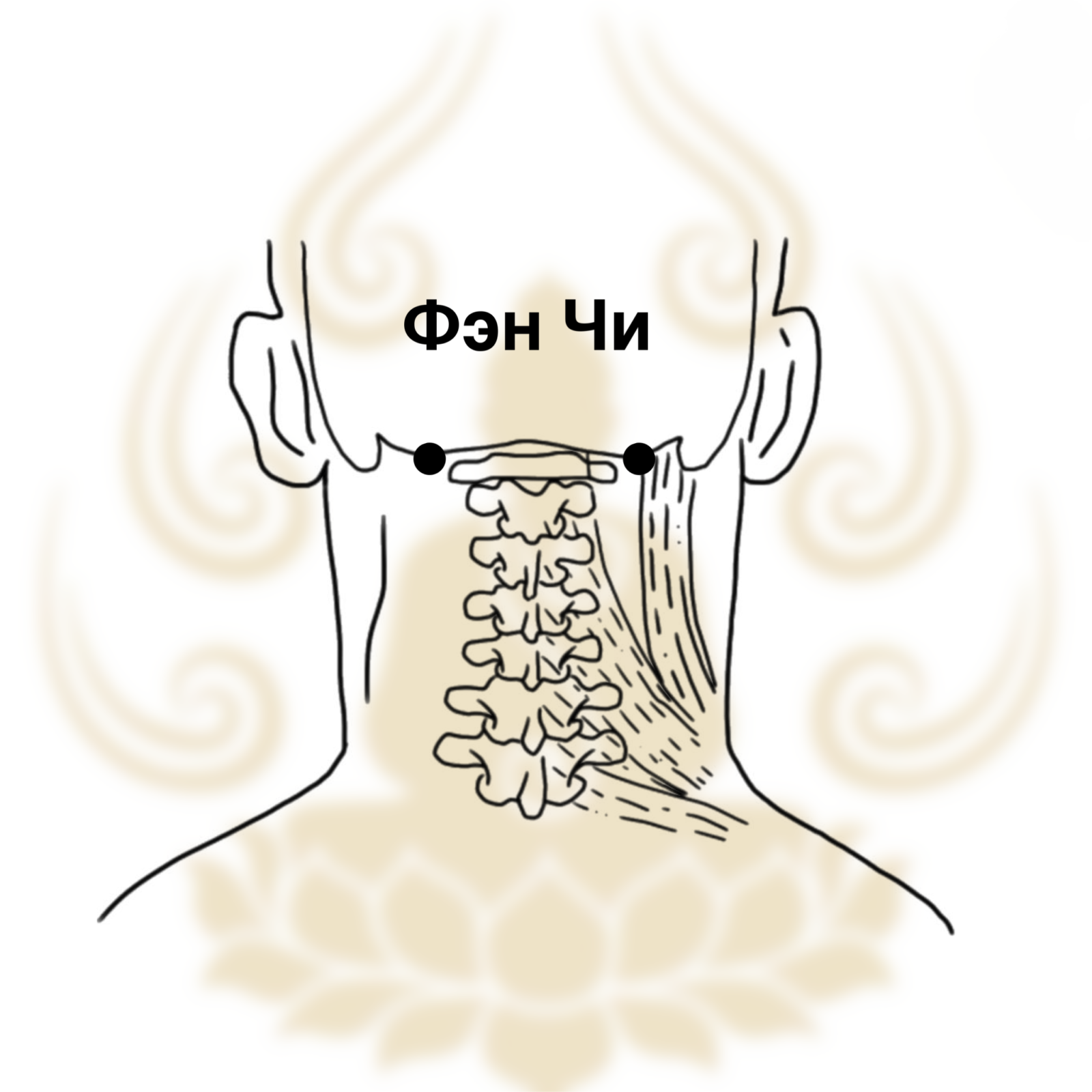
👣 Точка «Великое спокойствие»
Нащупайте на стопе впадинку между большим и вторым пальцами.
Это точка Тай-Чун — главный предохранительный клапан печени.
Надавливайте костяшками пальцев с двух сторон одновременно. Больно? Значит, застой есть, и вы попали точно.
2–3 минуты мягкого, но глубокого давления — и скрученная энергия начинает двигаться. Вы это почувствуете как лёгкое тепло или глубокий вздох облегчения.
🍵 Тёплый «ночной душ»
Заварите полстакана настоя расторопши.
1 чайная ложка семян на стакан кипятка, 15 минут.
Силимарин в её составе мягко восстанавливает клетки печени, помогая ей перерабатывать токсины любого происхождения — и химические, и эмоциональные.
Пейте медленно, маленькими глотками, чувствуя, как тепло опускается вглубь.
💚 Самый важный ритуал
Уже в постели положите тёплую правую ладонь прямо под рёбра — туда, где под ней что-то сжатое и тугое, будто свёрнутая пружина.
Закройте глаза. Сделайте несколько мягких волнообразных нажатий, словно баюкаете обиженного ребёнка.
И скажите — мысленно или шёпотом, так, как сможете:
«Я слышу тебя. Ты устала переваривать то, что я не решилась сказать вслух. Прости, что молчала. С сегодняшней ночи — я сама буду говорить. А ты — отдыхай».
Это не странно. Это диалог, которого ждало ваше тело.
✨ Что изменится через неделю
Первые пару ночей вас может вырубать гораздо раньше — идите в сон, не спорьте.
Через 5–7 дней вы заметите: ночные пробуждения становятся мягче. Вы открываете глаза не от удушающей тревоги и прилива жара к груди, а просто чтобы перевернуться на другой бок. И проваливаетесь обратно.
Это и есть магия. Вы перестали воевать с бессонницей как с врагом.
Вы начали слышать орган-труженик, который слишком долго тащил на себе ваше молчание.
🌿 Сегодня ночью у вас есть выбор
Мелатонин — или разговор с печенью?
Одно помогает заснуть.
Второе — наконец перестать просыпаться.
Так что вы выбираете?